Agenesia: es la falta de uno o los dos pulmones, siendo esto ultimo incompatible con la vida.
Hipoplasia pulmonar: poco desarrollo, en el caso de ser bilateral lleva a una insuficiencia respiratoria en la infancia. Puede transplantarse.
Secuestro pulmonar: un segmento del pulmón es irrigado solo por las bronquiales y no hay contacto con la vía aérea. Predispone a bronquiectasias. Es una circunstancia de estasis, fuera de la sangre puede haber infecciones. Ej.: hiperplasia de próstata (disminución de orina, no barre las bacterias y se estanca en vejiga).
Quistes congénitos: son fragmentos de intestino primitivo. Se dividen en broncogénicos (centrales, únicos miden hasta 5 cm., contienen mucina o aire, se recubren de una pared de epitelio respiratorio, pueden llevar a infecciones) y pulmonares (múltiples, periféricos pueden dar infecciones y al estar cercanos a la pleura, se pueden romper y dar neumotórax).
Hamartoma: tejido embrionario desorganizado.
EDEMA DE PULMÓN
La causa mas frecuente es la insuficiencia cardíaca izquierda. Otra causa es el SDRA (síndrome de distres respiratorio agudo).
· Patogenia: el ventrículo izquierdo es insuficiente, provocando congestión en las venas pulmonares, así aumenta la presión hidrostatica, y hay escape del liquido hacia el intersticio. Comienzan a actuar los linfáticos cuando se ven superados en su función el liquido se acumula y comienza a presionar a los alvéolos rompiendo su epitelio, y produce microhemorragias y edema intraalveolar.
· Morfología el liquido se acumula en las bases. Histología se ven macrofagos cargados de hemosiderina, que son las células de la insuficiencia cardíaca que pueden verse en el esputo.
· Clínica: tos con esputo color salmón y escamoso, disnea.
· Complicaciones: se pueden dar infecciones llevando al paciente a la muerte.
ATELECTASIA
Es la expansión incompleta de los pulmones con conservación de la irrigacion, es reversible.
Congénita: se ve en el SDR del recién nacido.
Adquirida: puede ser:
· Obstructiva: obstrucción completa de una vía aérea (por tumores, cuerpos extraños, bronquitis crónica). El mediastino se desplaza hacia el lugar de la atelectasia.
· Compresiva: es la mas frecuente, se produce por ocupación de la cavidad pleural con líquidos sangre, tumores, aire, etc.; también por elevación anormal del diafragma por peritonitis, abscesos y tumores subdiafragmaticos. El mediastino se desplaza hacia el lado contrario de la atelectasia.
· Por contracción se da por cambios cicatrizales que provocan retracción del parénquima pulmonar. No es reversible.
· Parcheadas: espacios con perdida de surfactante, se ven en el SDR.
Patología humana, Robbins, 8va edición
Patología humana, Robbins, 8va edición
Son un conjunto de enfermedades que provocan disminución de la hematosis por obstrucción de las vías aéreas.
Patología humana, Robbins, 8va edición
ENFISEMA
Agrandamiento permanente y anormal de los espacios aéreos situados mas allá de los bronquiolos terminales, acompañado de destrucción de sus paredes, sin fibrosis. Hay que distinguirlo de hiperinsuflacion, donde hay agrandamiento compensador, sin destrucción de las paredes.
Tipos:
Centrolobulillar: las partes proximales están afectadas, es mas frecuente en los lóbulos superiores y se asocia al tabaco y al polvo de carbón.
Panlobulillar: se afectan las porciones proximales y distales, es mas frecuente en lóbulos inferiores y se asocia al déficit genético de alfa1-Antitripsina.
Paraseptal: se afectan las partes distales, se asocia a áreas de cicatrización (TBC, sarcoidosis).
Irregular: no tienen un patrón definido, se asocia a procesos cicatrizales, es la variante morfológica mas frecuente pero generalmente no tiene importancia clínica.
Patología humana, Robbins, 8va edición
Es mas frecuente en varones entre 50 y 75 años (la panacinar se da mas en jóvenes).
Patología humana, Robbins, 8va edición
· Morfología: septos alveolares destruidos, con imágenes en palillo de tambor o en bastón El diagnostico de tipo morfológico se hace con secciones pulmonares gruesas, de 2 mm. de espesor (cortes de Gough) que se observan a simple vista o con lupa. También se observa inflamación en las pequeñas vías respiratorias, con neutrofilos, macrofagos, LT y LB.
Patología humana, Robbins, 8va edición
· Clínica: cuando aparecen los síntomas ya se ha perdido el 33% de la capacidad pulmonar. Los pacientes presentan disnea, tos seca, disminución de peso, tórax en tonel, espiración alargada, respiran con los labios apretados y la facies es rubicunda.
· Causas de muerte: core pulmonale, IRC, neumotórax (por ruptura de bullas: espacios enfisematosos mayores a 1 cm. de diámetro que al estar cercanos a la pleura pueden romperse).
Patología humana, Robbins, 8va edición
BRONQUITIS CRÓNICA
Paciente que presenta tos persistente con esputo, al menos 3 meses al año, en 2 años consecutivos. Es mas frecuente en varones después de los 40 años.
· Patogenia: se da por irritacion (principalmente el tabaco, tambien por silice, polvo de cereales) y por infecciones microbianas.
· Morfología hipertrofia de glándulas submucosas en traquea y bronquios, e hiperplasia de células caliciformes en bronquios y bronquiolos. El epitelio bronquial puede presentar zonas de metaplasia escamosa y displasia a causa del tabaco. En los bronquiolos hay tapones de moco. Hay infiltrado inflamatorio crónico en bronquios y bronquiolos.
· Clínica: tos con expectoración purulenta, facies cianotica.
· Causas de muerte: core pulmonale, IRC, cáncer de pulmón.
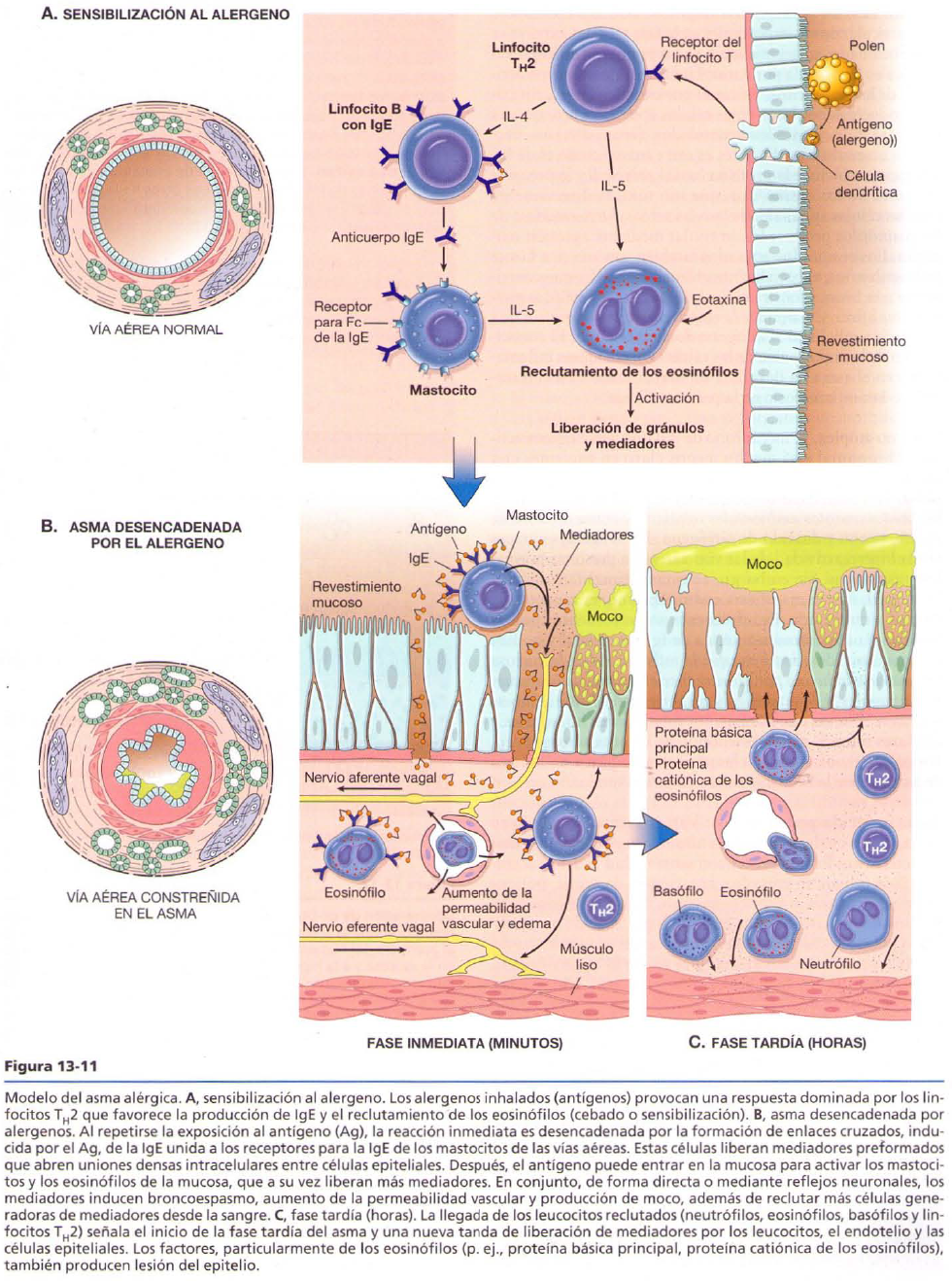
ASMA BRONQUIAL
Es el aumento de la irritabilidad del árbol traqueobronquial que produce un estrechamiento brusco de las vías aéreas bronquiales y puede revertirse espontáneamente o con tratamiento.
Tipos:
Extrínseca
· Alérgica: es la mas frecuente y se da por exposición a un alergeno como polen, acaro del polvo, caspa de animales. Produce reacción de hipersensibilidad de tipo I. Hay muchos genes implicados como HLA clase II, ADAM 33 (gen que codifica una metaloproteína que, en bronquios, aumenta la proliferación de musculo liso y fibroblastos).
Morfología: se forman tapones de moco que ocluyen bronquios y bronquiolos. Dentro de los tapones se observan: los espirales de Curshman, que son espirales de epitelio descamado, y los cristales de Charcot-Leyden, que son acumulos de proteínas de membrana del eosinofilo. Se ve también hipertrofia e hiperplasia del musculo liso bronquial por las broncoconstricciones e infiltrado de eosinofilos en la pared bronquial. Hay aumento de colágeno de tipo I y III en la membrana basal de la mucosa. Los eosinofilos liberan PBM (proteína básica mayor), con la cual rompen epitelio sano.
Clínica: disnea, sibilancias, alargamiento de la espiración (la dificultad esta en la salida de aire, porque queda atrapado dentro de los tapones mucosos).
· Ocupacional: por inhalación de humos, gases químicos se produce primero una reacción de tipo I y luego de tipo III.
· Por aspergilosis: es por el Aspergillus fulmigatus. Se produce primero una reacción de tipo I y luego de tipo III.
Intrínseca
· Sensible a la aspirina: solo en pacientes susceptibles. La aspirina inhibe a la ciclooxigenasa, y en estos pacientes hay desvío hacia una mayor producción de leucotrienos.
· No atopica: se da por virus, frío estrés contaminantes ambientales como dióxido de azufre y dióxido de nitrógeno. Hay irritación vagal directa.
BRONQUIECTASIAS
Dilatación anormal y permanente de bronquios y bronquiolos, provocada por infecciones crónicas necrotizantes.
Causas:
· Congénitas fibrosis quistica, inmunodeficiencias congénitas, secuestro pulmonar, síndrome de Kartagener o de los cilios inmóviles: defecto de la movilidad ciliar (compromete cilias y el flagelo del espermatozoide), esta formado por sinusitis, bronquiectasias, infertilidad y situs inversus.
· Adquiridas: son mas frecuentes. Obstrucción (tumores, cuerpos extraños, bronquitis crónicas) e infecciones (secuelas de TBC, estafilococo, sarampión, HIV), y menos frecuentes son el lupus y la artritis reumatoidea.
Morfología: la afectación es bilateral a nivel de los lóbulos inferiores donde las vías aéreas están dilatadas hasta 4 veces el tamaño normal, se afectan las vías mas verticales. Esta dilatación puede ser cilíndrica fusiforme o sacular. La luz de los bronquios presenta pus, y la mucosa ulceras. La flora bacteriana es mixta e incluso a veces hongos como el Aspergillus fumigatus, la bacteria cae a la dilatación porque no hay mas cilias.
Clínica: tos con espectoracion maloliente, fiebre, a veces hemoptisis por debilidad de la pared que esta dilatada.
Complicaciones: core pulmonale, amiloidosis, abscesos.
· Patogenia: se da por irritacion (principalmente el tabaco, tambien por silice, polvo de cereales) y por infecciones microbianas.
· Morfología hipertrofia de glándulas submucosas en traquea y bronquios, e hiperplasia de células caliciformes en bronquios y bronquiolos. El epitelio bronquial puede presentar zonas de metaplasia escamosa y displasia a causa del tabaco. En los bronquiolos hay tapones de moco. Hay infiltrado inflamatorio crónico en bronquios y bronquiolos.
· Clínica: tos con expectoración purulenta, facies cianotica.
· Causas de muerte: core pulmonale, IRC, cáncer de pulmón.
Patología humana, Robbins, 8va edición
ASMA BRONQUIAL
Es el aumento de la irritabilidad del árbol traqueobronquial que produce un estrechamiento brusco de las vías aéreas bronquiales y puede revertirse espontáneamente o con tratamiento.
Tipos:
Extrínseca
· Alérgica: es la mas frecuente y se da por exposición a un alergeno como polen, acaro del polvo, caspa de animales. Produce reacción de hipersensibilidad de tipo I. Hay muchos genes implicados como HLA clase II, ADAM 33 (gen que codifica una metaloproteína que, en bronquios, aumenta la proliferación de musculo liso y fibroblastos).
Morfología: se forman tapones de moco que ocluyen bronquios y bronquiolos. Dentro de los tapones se observan: los espirales de Curshman, que son espirales de epitelio descamado, y los cristales de Charcot-Leyden, que son acumulos de proteínas de membrana del eosinofilo. Se ve también hipertrofia e hiperplasia del musculo liso bronquial por las broncoconstricciones e infiltrado de eosinofilos en la pared bronquial. Hay aumento de colágeno de tipo I y III en la membrana basal de la mucosa. Los eosinofilos liberan PBM (proteína básica mayor), con la cual rompen epitelio sano.
Clínica: disnea, sibilancias, alargamiento de la espiración (la dificultad esta en la salida de aire, porque queda atrapado dentro de los tapones mucosos).
Patología humana, Robbins, 8va edición
· Ocupacional: por inhalación de humos, gases químicos se produce primero una reacción de tipo I y luego de tipo III.
· Por aspergilosis: es por el Aspergillus fulmigatus. Se produce primero una reacción de tipo I y luego de tipo III.
Intrínseca
· Sensible a la aspirina: solo en pacientes susceptibles. La aspirina inhibe a la ciclooxigenasa, y en estos pacientes hay desvío hacia una mayor producción de leucotrienos.
· No atopica: se da por virus, frío estrés contaminantes ambientales como dióxido de azufre y dióxido de nitrógeno. Hay irritación vagal directa.
Patología humana, Robbins, 8va edición
BRONQUIECTASIAS
Dilatación anormal y permanente de bronquios y bronquiolos, provocada por infecciones crónicas necrotizantes.
Causas:
· Congénitas fibrosis quistica, inmunodeficiencias congénitas, secuestro pulmonar, síndrome de Kartagener o de los cilios inmóviles: defecto de la movilidad ciliar (compromete cilias y el flagelo del espermatozoide), esta formado por sinusitis, bronquiectasias, infertilidad y situs inversus.
· Adquiridas: son mas frecuentes. Obstrucción (tumores, cuerpos extraños, bronquitis crónicas) e infecciones (secuelas de TBC, estafilococo, sarampión, HIV), y menos frecuentes son el lupus y la artritis reumatoidea.
Morfología: la afectación es bilateral a nivel de los lóbulos inferiores donde las vías aéreas están dilatadas hasta 4 veces el tamaño normal, se afectan las vías mas verticales. Esta dilatación puede ser cilíndrica fusiforme o sacular. La luz de los bronquios presenta pus, y la mucosa ulceras. La flora bacteriana es mixta e incluso a veces hongos como el Aspergillus fumigatus, la bacteria cae a la dilatación porque no hay mas cilias.
Clínica: tos con espectoracion maloliente, fiebre, a veces hemoptisis por debilidad de la pared que esta dilatada.
Complicaciones: core pulmonale, amiloidosis, abscesos.
NEUMONIAS (infecciones pulmonares)
Se producen cuando fracasan los mecanismos de defensa normales locales o la inmunidad del huésped. Por ejemplo: supresión del reflejo de la tos (coma, anestesia, fármacos , trastornos de las cilias (humo del tabaco, gases corrosivos, etc.), falla en el aclaramiento de los macrófagos (alcohol, tabaco), congestión del pulmón acumulo de secreciones por obstrucciones, inmunodeficiencias.
BACTERIANA (consolidativa)
Hacen focos de condensación ocupando los espacios alveolares. Según distribución se dividen en:
Bronconeumonía o neumonía broncolobulillar: se da en niños pequeños, ancianos e inmunocomprometidos.
· Los agentes etiológicos son variados: Neumococo, Estafilococo, E. coli, Haemófilus influenzae, Pseudomona aeruginosa, Klebsiella, Legionella pneumóphila, Estafilococo aureus, Moraxella catarrhalis.
· Morfología: la afectación es bilateral y bibasal. Son focos múltiples de consolidación, no mayores de 4 cm.
· Histología: los focos presentan exudado supurado que rellena principalmente las zonas de bronquiolos y alvéolos.
· Clínica: fiebre, rales, tos con espectoración.
· Complicaciones: abscesos, diseminación a la pleura (empiema), diseminación a pericardio (pericarditis supurada), bacteriemia (puede producir abscesos en otros órganos), organización del exudado.
Neumonía lobar: condensación de un lóbulo o parte del mismo. Se da en jóvenes y adolescentes, con más prevalencia en hombres.
· El agente etiológico que está presente en el 95% de los casos es el neumococo, sobretodo los serotipos 1, 2, 3 y 7, siendo el más virulento el 3 porque puede producir abscesos. En el 5% restante, son los agentes mencionados anteriormente.
· Patogenia: la puerta de entrada es el aparato respiratorio, y la patogenicidad del neumococo reside en su cápsula que inhibe la fagocitosis (no se adhieren las opsoninas). Los anticuerpos contra la cápsula confieren inmunidad.
· Morfología: atraviesa 4 etapas:
1. Congestión: dura 24 hs., hay escaso líquido seroso intraalveolar, escasos neutrófilos y elevado número de bacterias. Hay rales.
2. Hepatización roja: se produce la condensación de los espacios alveolares, el sector comprometido se parece a un tejido sólido como un hígado, de ahí el nombre de hepatización. Se llama roja porque junto con los neutrófilos extravasan eritrocitos que tiñen la condensación. El exudado es fibrinoso. No hay rales, hay silencio auscultatorio.
3. Hepatización gris: el exudado se vuelve fibrinopurulento. Los eritrocitos se desintegran, lo que cambia la coloración de la condensación. Hay silencio auscultatorio, matidez.
4. Resolución: sin tratamiento se suele presentar en 8 a 10 días. Se reabsorbe el exudado y se expulsa por la tos. Hay rales.
Con ATB se acorta la infección en 2 a 3 días. Hay vacuna para pacientes de riesgo.
· Clínica: escalofríos (que representan crisis de bacteriemias), fiebre muy alta, rales o silencio según la etapa. Si afecta la pleura, hay dolor en puntada de costado. En algunos casos se producen complicaciones.
ATÍPICA PRIMARIA (neumonitis)
Es intersticial. Se llama atípica porque produce una inflamación intersticial, y no hay focos de condensación. Se observa escaso exudado seroso intraalveolar e infiltrado de mononucleares (linfocitos) en intersticio.
· Los agentes son virales como el virus de la gripe (influenza A y B), rhinovirus, coxsakie. También puede darse por micoplasma (en este caso pueden producirse crioaglutininas y criohemolisinas) y chlamydias. Se llama primaria porque en cierto porcentaje de casos es de causa desconocida, aunque se sospecha viral (no se confirma por laboratorio).
· Clínica: es el típico cuadro gripal, con fiebre, dolores articulares, musculares, disnea, tos seca y escasos signos radiográficos. Si se complica con una infección bacteriana cambia el cuadro histológico y puede llevar a la muerte.
Otra forma grave es el SARS (síndrome respiratorio agudo grave): producido por un coronavirus, provocó grandes epidemias en los países asiáticos, con un 10% de mortalidad.
En el 2009 influenza A sufrió una mutación mayor a partir de genoma viral aviar, siendo de contagio humano (H5N1). Es el responsable de la pandemia actual de gripe. La mortalidad depende de la sobreinfección bacteriana o la posibilidad de cuadros hemorrágicos y diseminados (miocarditis).
ABSCESO PULMONAR
Acumulación localizada de pus, con necrosis licuefactiva del tejido pulmonar. Se produce por una siembra profunda de bacterias. Es más frecuente en adultos.
· Los agentes son el estafilococo, neumococo tipo 3 y bacterias anaerobias de la boca como peptococus, bacteroides, fusobacterium.
· Las vías de llegada son:
1. Aspiración de material infectivo (es la más frecuente), desde la boca, por aspiración del contenido gástrico, por cuerpos extraños.
2. A partir de procesos infecciosos pulmonares (bronquiectasias, neumonías).
3. Embolos sépticos.
4. Traumatismos penetrantes de pulmón.
5. Cáncer de pulmón (en el 10% de los abscesos hay un carcinoma oculto).
· Morfología: miden hasta 6 cm., si se abren hacia un bronquio se expulsa su contenido, quedando una cavidad residual. Esta cavidad puede contaminarse con bacterias u hongos, así adquiere un color verdinegro con olor fétido, cuadro llamado gangrena pulmonar.
· Clínica: expectoración maloliente purulenta, tos, fiebre.
· Complicaciones: se pueden liberar émbolos sépticos.
NEUMONÍAS EN EL INMUNODEPRIMIDO
En los pacientes con SIDA se produce infección por gérmenes oportunistas y es de alta mortalidad. Suele haber más de un germen a la vez. Los gérmenes más frecuentes son:
1. Bacterias: Pseudomona, Mycobacterium, Legionella y Listeria momocytogenes.
2. Virus: CMV y herpes.
3. Hongos: cándida, Cryptococcus neoformans, Aspergillus y Pneumocystis Jiroveci (antes llamado carinii).
NEUMONÍAS CRÓNICAS
La mayoría de las veces es una lesión localizada en un paciente inmunocompetente, con o sin afectación de los ganglios linfáticos regionales. Hay inflamación granulomatosa que se puede deber a bacterias u hongos.
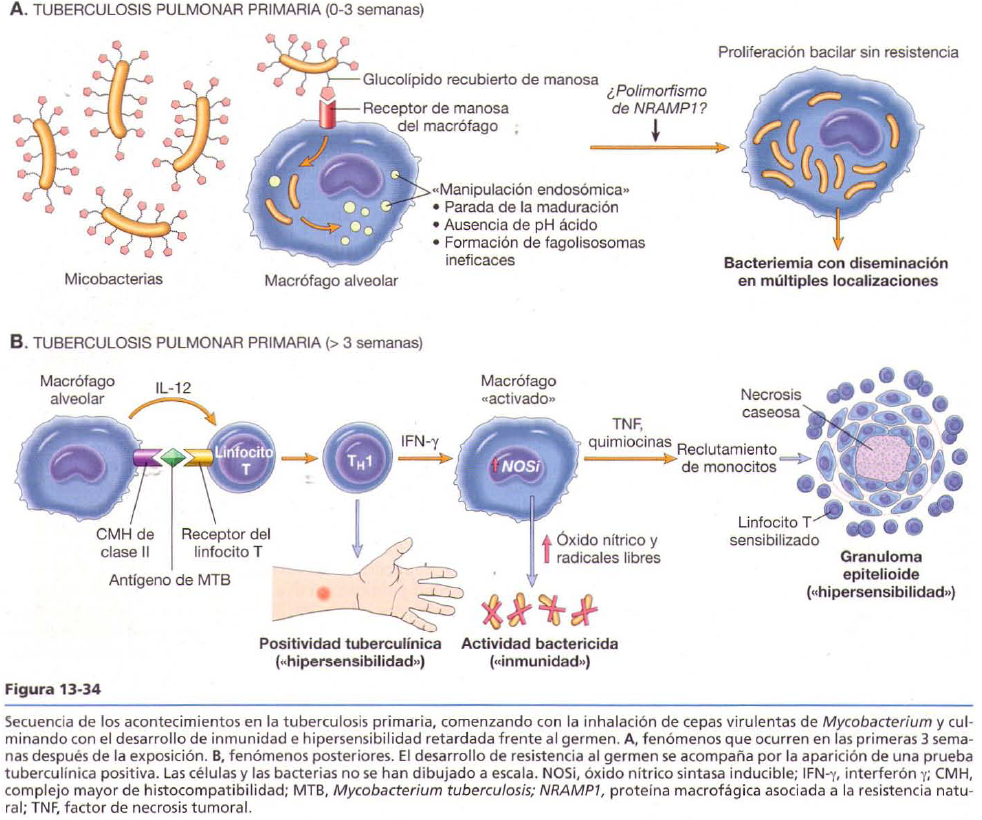
Tuberculosis
Es una enfermedad granulomatosa crónica transmisible producida por Mycobacterium tuberculosis. Puede afectar a otros órganos. Los centros de los granulomas experimentan necrosis caseosa.
· Tuberculosis pulmonar primaria: complejo de Ghon, buena evolución o forma progresiva.
· Tuberculosis pulmonar secundaria: se reactiva pero en los vértices. Buena evolución o forma progresiva.
Enfermedad bacteriana no tuberculosa
Histoplasmosis, coccidioidomicosis y blastomicosis
Patología humana, Robbins, 8va edición
Clasificación según síndrome clínico:
· Neumonía aguda de la comunidad (Neumococo).
· Neumonía atípica de la comunidad (mycoplasma, chlamydias y virus).
· Neumonía nosocomial (Estafilococo aureus, Klebsiella, E. coli, Pseudomona).
· Neumonía por aspiración (flora anaerobia de la boca).
· Neumonía crónica (granulomatosas como TBC, hongos).
· Neumonías necrotizantes y abscesos (anaerobias de la boca, Estafilococo, Klebsiella, Neumococo tipo 3).
· Neumonía en inmunodeprimidos (virus, bacterias y hongos).
BACTERIANA (consolidativa)
Hacen focos de condensación ocupando los espacios alveolares. Según distribución se dividen en:
Bronconeumonía o neumonía broncolobulillar: se da en niños pequeños, ancianos e inmunocomprometidos.
· Los agentes etiológicos son variados: Neumococo, Estafilococo, E. coli, Haemófilus influenzae, Pseudomona aeruginosa, Klebsiella, Legionella pneumóphila, Estafilococo aureus, Moraxella catarrhalis.
· Morfología: la afectación es bilateral y bibasal. Son focos múltiples de consolidación, no mayores de 4 cm.
· Histología: los focos presentan exudado supurado que rellena principalmente las zonas de bronquiolos y alvéolos.
· Clínica: fiebre, rales, tos con espectoración.
· Complicaciones: abscesos, diseminación a la pleura (empiema), diseminación a pericardio (pericarditis supurada), bacteriemia (puede producir abscesos en otros órganos), organización del exudado.
Neumonía lobar: condensación de un lóbulo o parte del mismo. Se da en jóvenes y adolescentes, con más prevalencia en hombres.
· El agente etiológico que está presente en el 95% de los casos es el neumococo, sobretodo los serotipos 1, 2, 3 y 7, siendo el más virulento el 3 porque puede producir abscesos. En el 5% restante, son los agentes mencionados anteriormente.
· Patogenia: la puerta de entrada es el aparato respiratorio, y la patogenicidad del neumococo reside en su cápsula que inhibe la fagocitosis (no se adhieren las opsoninas). Los anticuerpos contra la cápsula confieren inmunidad.
· Morfología: atraviesa 4 etapas:
1. Congestión: dura 24 hs., hay escaso líquido seroso intraalveolar, escasos neutrófilos y elevado número de bacterias. Hay rales.
2. Hepatización roja: se produce la condensación de los espacios alveolares, el sector comprometido se parece a un tejido sólido como un hígado, de ahí el nombre de hepatización. Se llama roja porque junto con los neutrófilos extravasan eritrocitos que tiñen la condensación. El exudado es fibrinoso. No hay rales, hay silencio auscultatorio.
3. Hepatización gris: el exudado se vuelve fibrinopurulento. Los eritrocitos se desintegran, lo que cambia la coloración de la condensación. Hay silencio auscultatorio, matidez.
4. Resolución: sin tratamiento se suele presentar en 8 a 10 días. Se reabsorbe el exudado y se expulsa por la tos. Hay rales.
Con ATB se acorta la infección en 2 a 3 días. Hay vacuna para pacientes de riesgo.
· Clínica: escalofríos (que representan crisis de bacteriemias), fiebre muy alta, rales o silencio según la etapa. Si afecta la pleura, hay dolor en puntada de costado. En algunos casos se producen complicaciones.
Patología humana, Robbins, 8va edición
ATÍPICA PRIMARIA (neumonitis)
Es intersticial. Se llama atípica porque produce una inflamación intersticial, y no hay focos de condensación. Se observa escaso exudado seroso intraalveolar e infiltrado de mononucleares (linfocitos) en intersticio.
· Los agentes son virales como el virus de la gripe (influenza A y B), rhinovirus, coxsakie. También puede darse por micoplasma (en este caso pueden producirse crioaglutininas y criohemolisinas) y chlamydias. Se llama primaria porque en cierto porcentaje de casos es de causa desconocida, aunque se sospecha viral (no se confirma por laboratorio).
· Clínica: es el típico cuadro gripal, con fiebre, dolores articulares, musculares, disnea, tos seca y escasos signos radiográficos. Si se complica con una infección bacteriana cambia el cuadro histológico y puede llevar a la muerte.
Otra forma grave es el SARS (síndrome respiratorio agudo grave): producido por un coronavirus, provocó grandes epidemias en los países asiáticos, con un 10% de mortalidad.
En el 2009 influenza A sufrió una mutación mayor a partir de genoma viral aviar, siendo de contagio humano (H5N1). Es el responsable de la pandemia actual de gripe. La mortalidad depende de la sobreinfección bacteriana o la posibilidad de cuadros hemorrágicos y diseminados (miocarditis).
Patología humana, Robbins, 8va edición
ABSCESO PULMONAR
Acumulación localizada de pus, con necrosis licuefactiva del tejido pulmonar. Se produce por una siembra profunda de bacterias. Es más frecuente en adultos.
· Los agentes son el estafilococo, neumococo tipo 3 y bacterias anaerobias de la boca como peptococus, bacteroides, fusobacterium.
· Las vías de llegada son:
1. Aspiración de material infectivo (es la más frecuente), desde la boca, por aspiración del contenido gástrico, por cuerpos extraños.
2. A partir de procesos infecciosos pulmonares (bronquiectasias, neumonías).
3. Embolos sépticos.
4. Traumatismos penetrantes de pulmón.
5. Cáncer de pulmón (en el 10% de los abscesos hay un carcinoma oculto).
· Morfología: miden hasta 6 cm., si se abren hacia un bronquio se expulsa su contenido, quedando una cavidad residual. Esta cavidad puede contaminarse con bacterias u hongos, así adquiere un color verdinegro con olor fétido, cuadro llamado gangrena pulmonar.
· Clínica: expectoración maloliente purulenta, tos, fiebre.
· Complicaciones: se pueden liberar émbolos sépticos.
NEUMONÍAS EN EL INMUNODEPRIMIDO
En los pacientes con SIDA se produce infección por gérmenes oportunistas y es de alta mortalidad. Suele haber más de un germen a la vez. Los gérmenes más frecuentes son:
1. Bacterias: Pseudomona, Mycobacterium, Legionella y Listeria momocytogenes.
2. Virus: CMV y herpes.
3. Hongos: cándida, Cryptococcus neoformans, Aspergillus y Pneumocystis Jiroveci (antes llamado carinii).
Patología humana, Robbins, 8va edición
NEUMONÍAS CRÓNICAS
La mayoría de las veces es una lesión localizada en un paciente inmunocompetente, con o sin afectación de los ganglios linfáticos regionales. Hay inflamación granulomatosa que se puede deber a bacterias u hongos.
Tuberculosis
Es una enfermedad granulomatosa crónica transmisible producida por Mycobacterium tuberculosis. Puede afectar a otros órganos. Los centros de los granulomas experimentan necrosis caseosa.
· Tuberculosis pulmonar primaria: complejo de Ghon, buena evolución o forma progresiva.
· Tuberculosis pulmonar secundaria: se reactiva pero en los vértices. Buena evolución o forma progresiva.
Patología humana, Robbins, 8va edición
Enfermedad bacteriana no tuberculosa
Histoplasmosis, coccidioidomicosis y blastomicosis



































No hay comentarios.:
Publicar un comentario